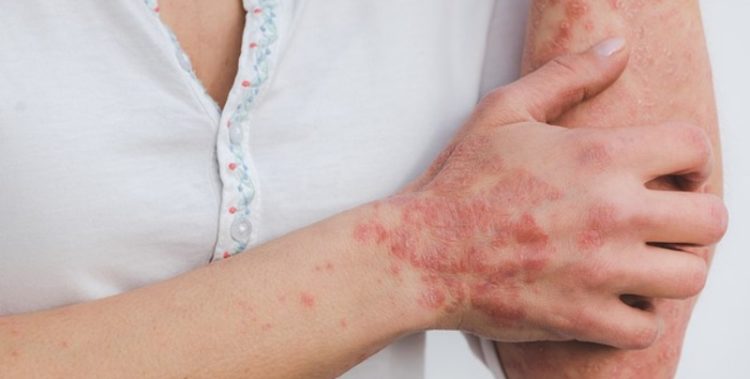
Quali sono le malattie della pelle
La pelle è un organo e come tale è soggetta ad alcune malattie che possono dipendere da varie cause, tra cui l’ipercheratosi cutanea.
Si tratta di un ispessimento della pelle in risposta a una sollecitazione protratta nel tempo, esattamente come accade per i calli o i duroni.
Nel caso specifico l’aumento di spessore serve come difesa, anche se in altri casi può dipendere da infezioni e da una prolungata esposizione negli anni ai raggi ultravioletti.
Oltre all’ipercheratosi cutanea è utile anche sapere quali sono le malattie autoimmuni della pelle e quelle croniche.
Quali sono le malattie autoimmuni della pelle
Le malattie autoimmuni della pelle sono causate da una risposta anomala del sistema immunitario, che invece di difendere l’organismo lo aggredisce, dando vita a diversi disturbi e patologie che possono interessare il resto del corpo, compresa la cute.
In genere i problemi che ne derivano possono peggiorare la qualità della vita e, nel caso specifico della pelle, portano a una parziale o totale compromissione dei tessuti interessati, all’alterazione delle funzioni e in alcuni casi a una crescita incontrollata delle cellule cutanee.
La psoriasi è una delle malattie autoimmuni della pelle, che può dipendere anche da situazioni di grande stress emotivo o fisico e ricomparire e intensificarsi in corrispondenza di questi stessi periodi.
Ci sono diverse forme di psoriasi definite con espressioni diverse tra cui pustolosa, a placche, eritrodermica, guttata, ecc. In alcuni casi si presenta in una sola forma, in altri possono conviverne diverse in uno stesso paziente.
La psoriasi più diffusa è quella definita a chiazze rosse, che provoca prurito e si presenta appunto con placche a squame localizzate su gambe e braccia, soprattutto su ginocchia, gomiti, piedi e mani. In alcuni soggetti le stesse chiazze compaiono anche sul cuoio capelluto e sulla schiena, nella zona lombare.
Proprio a causa della varietà di forme psoriasiche è necessaria una visita specialistica dermatologica, per definire una terapia farmacologica personalizzata, in base all’intensità dei sintomi e delle lesioni.
La vitiligine è invece una ipopigmentazione della pelle a causa dei melanociti che vengono attaccati e cessano di produrre la melanina, che conferisce il colore uniforme alla cute. La sopravvivenza di queste cellule si riduce e compaiono chiazze o zone estese su mani, braccia, viso, cuoi capelluto o altre aree del corpo in cui la pelle risulta più chiara o completamente bianca, ma non riporta lesioni di alcun genere.
Le cure consistono nell’applicazione topica di creme e pomate e base di corticosteroidi, mentre per l’eliminazione di macchie sul viso o sulle mani si può usare il laser o procedere con il trapianto di melanociti.
La sclerodermia è una patologia autoimmune della pelle che può estendersi anche agli organi interni, come apparato digerente e polmoni.
La manifestazione cutanea consiste nell’indurimento della pelle, che provoca uno stato infiammatorio dovuto alla difficoltà di vascolarizzazione nel microcircolo.
La pelle appare lucida, ruvida, poco elastica. Si tratta comunque di una malattia rara con un rapporto 1/100 mila.
Un altra malattia della pelle che pare dipenda dal sistema immunitario che si ribella al DNA, anche se non c’è ancora una spiegazione univoca, è il lupus eritematoso sistemico.
Interessa soprattutto giovani donne di età compresa tra 15 e 40 anni e si manifesta con l’infiammazione cutanea che nella forma lieve interessa anche le articolazioni.
In quella moderata può includere problemi anche ad alcuni organi interni, come il cuore, i polmoni, i reni, fino ad arrivare alla forma grave, comunque molto rara, che provoca anche danni al sistema nervoso e al cervello.
L’Herpes Zoster, noto anche come “Fuoco di Sant’Antonio” è tra le dermopatie autoimmuni della pelle, anche si tratta dello stesso virus di una malattia esantematica come la varicella. Rimane latente anche per decenni nei gangli cranici per manifestarsi nuovamente quando per una malattia, un intervento chirurgico o stress psicofisico, le difese immunitarie si abbassano.
Ha manifestazioni dolorose brucianti, con vescicole pruriginose che compaiono sul tronco e sulla schiena soprattutto. Altri sintomi sono il mal di stomaco, brividi, stanchezza, mal di testa e talvolta anche febbre.
Di solito scompare spontaneamente, ma in soggetti già debilitati si tende ad accelerare il decorso con farmaci antivirali, antinfiammatori e antidolorifici e l’applicazione di pomate con cloruro d’alluminio, che è l’unico farmaco ad alleviare sensibilmente il dolore.
La dermatomiosite è una malattia di cui non si conosce esattamente la causa, ma rientra nelle patologie autoimmuni della pelle. Provoca rush cutanei a partire dalle palpebre e debolezza muscolare generalizzata. La sua incidenza è estremamente rara, con un rapporto di 6 su un milione di persone.
La cura farmacologica consiste in immunosoppressori e corticosteroidi.
Quali sono le malattie croniche della pelle
Alcune delle malattie autoimmuni della pelle appena elencate possono cronicizzarsi e sono la psoriasi e la vitiligine.
La psoriasi si caratterizza perché ha delle periodiche recidive più o meno gravi e le sue manifestazioni sono comunque molto soggettive.
Nella vitiligine può estendere la zona di ipopigmentazione negli anni e richiedere interventi curativi mirati ad arginare gli inestetismi, in quanto non presenta alcun sintomo, se non la comparsa anzitempo dei capelli bianchi intorno ai 30 anni e lo sbiancamento della mucosa orale. Tuttavia, non si manifesta in modo regolare e l’estensione della malattia è imprevedibile quanto persistente per tutta la vita.
Oltre a queste patologie è opportuno conoscere quali sono le malattie croniche della pelle, cioè quelle che non scompaiono definitivamente, neppure dopo le cure.
Tra queste ci sono la dermatite atopica che ha un’insorgenza improvvisa nei neonati come negli adulti.
I sintomi sono rossore con infiammazione e prurito nelle pieghe dei gomiti e delle ginocchia, sui polsi, sulle caviglie, sul torace, sul collo e sul viso.
Quando si cronicizza la pelle tende ad acquistare spessore e a essere pruriginosa. Si tratta di una reazione ad agenti esterni evidentemente non tollerati e la cura consiste nell’applicare creme lenitive, ma nei casi più gravi ci si limita a solo a impacchi a base di permanganato di potassio.
Per le medicazioni si utilizza invece l’ittiolo solfonato e il catrame minerale. In genere un’attenta esposizione ai raggi solari può far regredire solo temporaneamente la dermatite atopica.
Infine, può cronicizzare anche l’idrosadenite suppurativa, che è molto simile all’acne, ma più aggressiva e si manifesta con ascessi profondi a volte trattati chirurgicamente, fistole e la formazione di cicatrici. Gli ascessi di formano soprattutto sotto le ascelle, nella zona dell’inguine, del femore e dei genitali, fino al perineo e nella zona sotto mammaria.
È una malattia dermatologica infiammatoria invalidante ed estremamente difficile da gestire a livello psicologico, con difficoltà nella vita di relazione anche intima. Ecco perché spesso, alle cure dermatologiche, si consiglia anche il sostegno psicologico, al fine di prevenire stati depressivi e per ricostruire l’autostima.
Articoli recenti
 Cos’è e come funziona l’ovodonazione
Cos’è e come funziona l’ovodonazione Prevenzione dermatologica: perché è importante e quali sono le malattie più comuni della pelle
Prevenzione dermatologica: perché è importante e quali sono le malattie più comuni della pelle Troppo stress ci fa ammalare
Troppo stress ci fa ammalare Gestione dello Stress per un Sistema Gastrointestinale Salutare
Gestione dello Stress per un Sistema Gastrointestinale Salutare Le carrozzine elettriche, più indipendenza per le persone non autosufficienti
Le carrozzine elettriche, più indipendenza per le persone non autosufficienti L’ansia: un disturbo che può limitare le nostre attività quotidiane
L’ansia: un disturbo che può limitare le nostre attività quotidiane Cromoterapia: l’arte dei colori per il tuo benessere totale
Cromoterapia: l’arte dei colori per il tuo benessere totale Raddrizzare i Denti Storti Senza l’Apparecchio Fisso
Raddrizzare i Denti Storti Senza l’Apparecchio Fisso Dente del giudizio, quando la rimozione diventa urgente
Dente del giudizio, quando la rimozione diventa urgente Riscopri il tuo benessere: il ruolo del fisiatra nel sistema muscolo-scheletrico
Riscopri il tuo benessere: il ruolo del fisiatra nel sistema muscolo-scheletrico